برای مراقبت های بهداشتی، هوش مصنوعی می تواند از تشخیص و مراقبت های بالینی بهره مند شود، به کارهای اداری و تکراری و ضایعات بوروکراتیک رسیدگی کند، تحقیقات علمی را تسریع بخشد، و مراقبت های بهداشتی را مستقیماً به بیماران و مراقبان شخصی سازی کند.
از جنبه منفی، خطرات هوش مصنوعی در مراقبتهای بهداشتی میتواند شامل تشخیصهای ناقص یا نادرست، نادرستی و خطا در پاکسازی اسناد، تشدید دسترسی متفاوت به دانش علمی و تشدید نابرابریهای بهداشتی باشد، در گزارش سازمان بهداشت جهانی (WHO) توضیح داده شده است. اخلاق و حاکمیت هوش مصنوعی برای سلامتی.
WHO دستورالعملی را در مورد استفاده از مدلهای چندوجهی بزرگ (LMMs) در مراقبتهای بهداشتی منتشر کرده است که بیش از 40 توصیه را برای ذینفعان در این زمینه توضیح میدهد تا هنگام استقرار هوش مصنوعی در نظر بگیرند.
WHO از قدرت LMM ها برای دریافت انواع داده ها برای مراقبت های بهداشتی و پزشکی – متن، تصاویر، فیلم ها، همه موجود در سوابق پزشکی افراد، سیستم های تصویربرداری رادیولوژی، پایگاه های داده داروهای تجویزی، و خود تولید شده توسط مصرف کنندگان یاد می کند. دادههای مبتنی بر ابرهای برنامه سلامت و بررسیهای GPS.
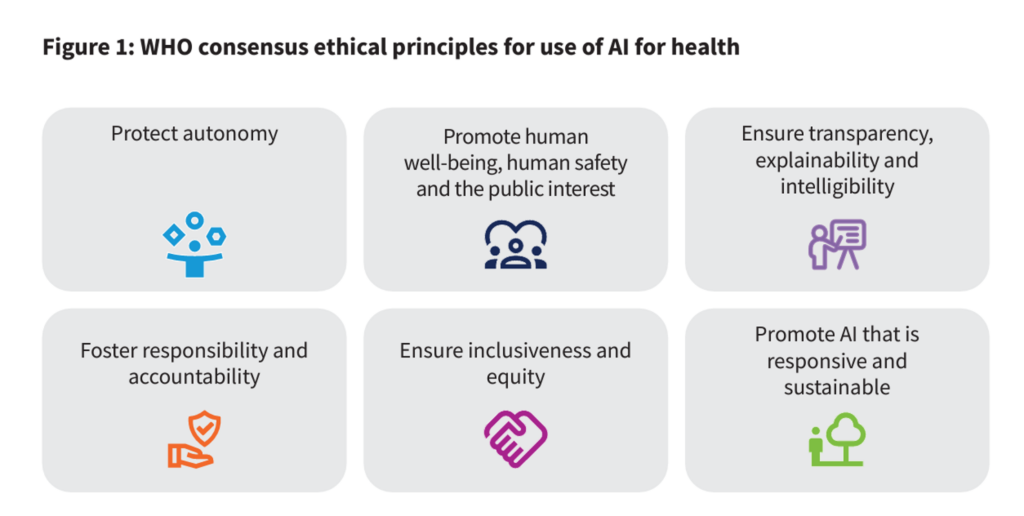
WHO با سنجش مزایا و خطرات هوش مصنوعی در سلامت، شش اصل اخلاقی را ارائه میکند که باید به خاطر داشته باشید:
- برای محافظت از خودمختاری
- برای ارتقای رفاه انسان، ایمنی انسان و منافع عمومی
- برای اطمینان از شفافیت، توضیح پذیری و قابل فهم بودن
- برای تقویت مسئولیت و مسئولیت پذیری
- برای اطمینان از فراگیری و برابری، و،
- برای ترویج هوش مصنوعی پاسخگو و پایدار.
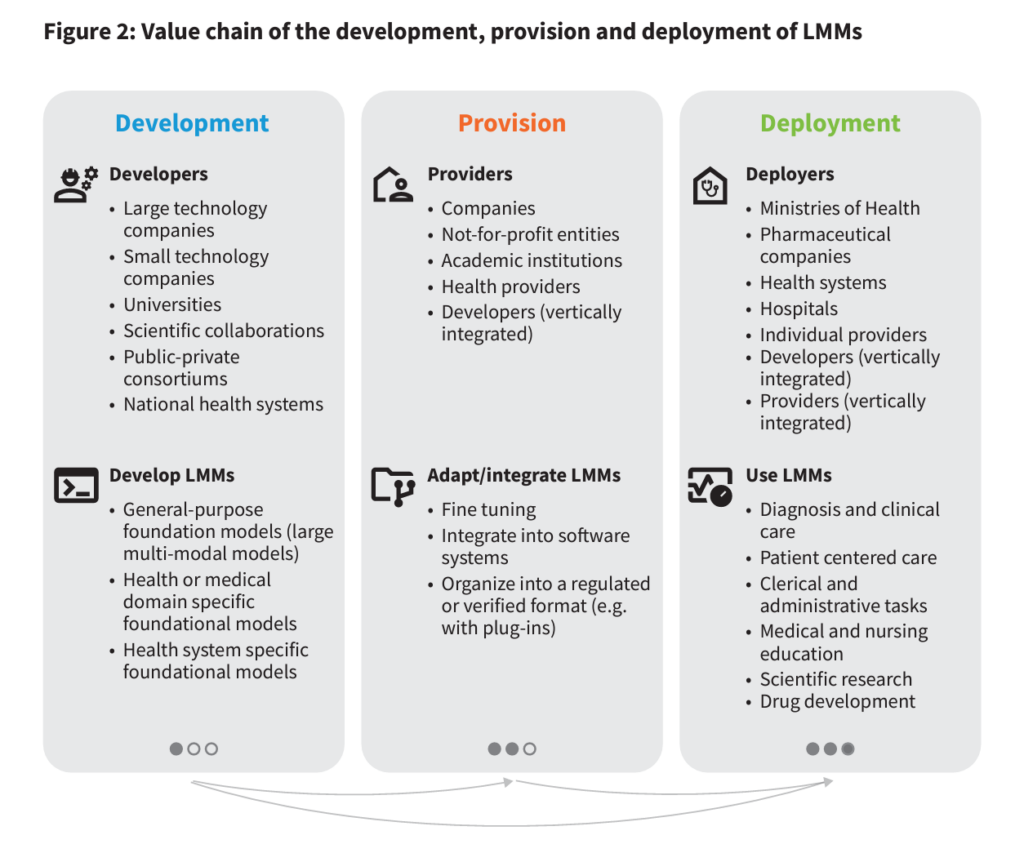
شکل 2، که در اینجا از گزارش نشان داده شده است، به ما کمک می کند تا جامعه ذینفعان سلامت/مراقبت را که با هوش مصنوعی درگیر خواهند شد، درک کنیم. این فهرست طولانی و متنوع است و نشاندهنده میزان دسترسی هوش مصنوعی به سلامت و رفاه شخصی افراد – و همچنین اهمیت اخلاقیاتی است که این ذینفعان از آن استقبال میکنند. این ذینفعان در بخشهای مختلف زنجیره ارزش هوش مصنوعی + مراقبتهای بهداشتی، از توسعه گرفته تا ارائه خدمات تا اجرای اطلاعات و تحقیقات در حال انجام، درگیر هستند.
در جبهه توسعه، توجه داشته باشید که شرکتهای بزرگ و کوچک فناوری، دانشگاهها و مراکز پزشکی دانشگاهی (AMC)، سیستمهای بهداشتی بزرگ، و همکاریهای مختلف (خصوصی، عمومی و ترکیبی) همگی در توسعه LMMها نقش دارند.
برای ارائه، به شرکت های انتفاعی، سازمان های غیرانتفاعی، AMC ها، سایر ارائه دهندگان و توسعه دهندگان ادغام شده در سیستم های ارائه مراقبت نگاه می کنیم.
با حرکت به سمت استقرار و اجرا، میتوانیم وزارتخانهها و بخشهای بهداشت، شرکتهای داروسازی و علوم زیستی، سیستمهای بهداشتی و بیمارستانها، ارائهدهندگان فردی، و توسعهدهندگان و ارائهدهندگان را در سیستمهای سلامت ادغام کنیم.
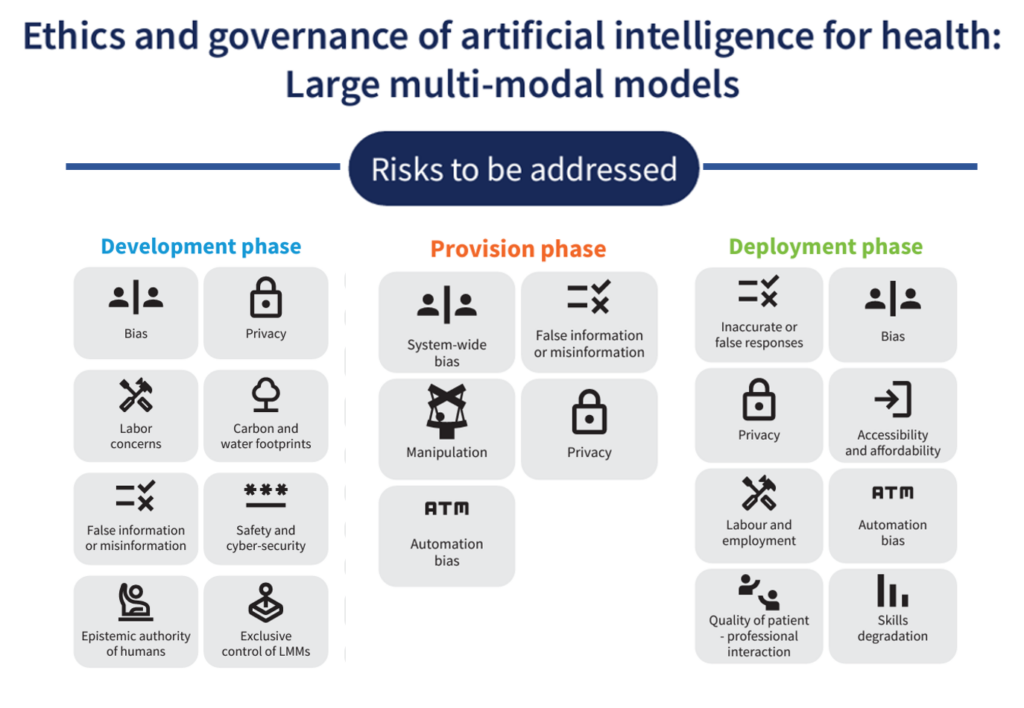
نکات داغ Health Populi: من فهرست خطرات WHO را که باید توسط هر یک از سه گروه ذینفع زنجیره ارزش مورد توجه قرار گیرد، خلاصه کردهام تا به ما احساسی از بسیاری از پیامدهای ناخواسته بالقوه که میتواند از توسعه و استفاده از LMM و هوش مصنوعی در مراقبتهای بهداشتی منجر شود، ارائه کنم.
فقط یک خطر را از هر یک از 3 حوزه در نظر بگیرید:
- در مرحله توسعه، نگرانی های نیروی کار – که بسیاری از آنها در حال حاضر احساس فرسودگی و بیگانگی از زمینه های کاری خود می کنند.
- در مرحله ارائه، چالش های دستکاری داده ها و اطلاعات غلط
- در مرحله استقرار، مسائل مربوط به سوگیری و سوگیری اتوماسیون به طور کلی.
همانطور که به بحث در مورد نقش هوش مصنوعی در کارهای بهداشتی/مراقبتی خود ادامه میدهید، و همچنین استراتژی سازمان و مکمل کارکنان خود را توسعه میدهید، گزارش WHO (از طریق این دریچه) به ما بینشهایی در مورد چگونگی رویکرد بهینه حاکمیت در هنگام حرکت رو به جلو در این زمینه ارائه میکند. مرحله بعدی نوآوری مراقبت های بهداشتی اتخاذ اصول برابری به طرح و حریم خصوصی به طرح به ما در این سفر کمک می کند.